A segurança do paciente não se limita aos cuidados clínicos. As condições do ambiente hospitalar também influenciam esse cenário. As Infecções Relacionadas à Assistência à Saúde (IRAS) seguem entre os principais desafios, afetando mortalidade, tempo de internação e custos.
Quando a limpeza e a desinfecção seguem critérios técnicos, com padronização e acompanhamento, funcionam como uma barreira contra a disseminação de microrganismos. Já falhas na execução, falta de consistência e ausência de controle enfraquecem esse processo.
A higienização hospitalar precisa ser tratada como parte da estratégia da instituição, conectada à gestão e acompanhada por indicadores que sustentem a qualidade assistencial.
Segurança do paciente no Brasil: conceitos, avanços e desafios atuais
Falar em segurança do paciente hoje é encarar um dos principais desafios da saúde. A Organização Mundial da Saúde (OMS) aponta que 1 em cada 10 pacientes hospitalizados sofre algum tipo de dano durante o cuidado. O dado chama ainda mais atenção quando se considera que grande parte desses eventos poderia ser evitada com processos mais bem organizados.
Dentro desse cenário, as Infecções Relacionadas à Assistência à Saúde (IRAS) ocupam uma posição de destaque. Elas não apenas agravam o quadro clínico dos pacientes, mas também prolongam internações e pressionam os custos das instituições. No Brasil, a ANVISA aponta taxas que variam entre 5% e 14%, dependendo do perfil hospitalar. Não é um problema pontual, é recorrente.
O interessante é observar que a ideia de evitar danos não é nova na área da saúde. Esse princípio sempre esteve presente. O que mudou foi a forma de tratá-lo. Hoje, não se fala mais apenas de responsabilidade individual, mas de sistemas organizados, com protocolos definidos, métricas claras e acompanhamento contínuo.
+SAIBA MAIS: Baixe o Manual de Segurança do Paciente em Serviços de Saúde.
Esse avanço ganhou forma no país com a RDC nº 36/2013 e a criação do Programa Nacional de Segurança do Paciente. A partir dessas diretrizes, o tema deixou de ser restrito à assistência direta e passou a envolver toda a estrutura hospitalar, incluindo o ambiente físico onde o cuidado acontece.
E é justamente nesse ponto que a higienização hospitalar passa a ser vista sob outra perspectiva. Não como uma atividade periférica, mas como parte do controle de riscos. Quando executada com método e consistência, contribui para reduzir a presença de microrganismos e limitar a propagação de infecções.
Nos próximos tópicos, vamos explorar como esse processo se conecta com a segurança do paciente, quais falhas costumam comprometer os resultados, como acompanhar indicadores e o que diferencia um modelo bem estruturado de um cenário mais vulnerável.
SUMÁRIO:
Como o ambiente hospitalar participa da disseminação de infecções?
O ambiente hospitalar tem influência direta sobre o risco de infecções dentro das instituições de saúde. Ele não se resume à estrutura física. Está inserido no fluxo assistencial e pode atuar tanto como fator de proteção quanto como ponto de propagação de microrganismos.
A contaminação cruzada é um dos principais caminhos dessa transmissão. No dia a dia hospitalar, há contato frequente entre profissionais, pacientes, equipamentos e superfícies. Quando uma superfície contaminada é tocada e, em seguida, ocorre o contato com outro paciente ou objeto, os microrganismos são transferidos. Esse movimento acontece de forma contínua e, muitas vezes, sem ser percebido.
Algumas características do ambiente aumentam esse risco. Áreas com alto volume de circulação, superfícies de contato frequente e presença de matéria orgânica tendem a concentrar maior carga microbiana. Ao mesmo tempo, o perfil dos pacientes influencia esse cenário, principalmente entre aqueles com maior vulnerabilidade clínica, como imunossuprimidos ou em uso de dispositivos invasivos.
Segundo a Agência Nacional de Vigilância Sanitária (ANVISA), quando não há padronização nos processos de limpeza e desinfecção, o ambiente pode se comportar como um reservatório transitório de patógenos. Nessa condição, superfícies, equipamentos e mobiliários passam a reter microrganismos e a participar da cadeia de transmissão dentro da assistência.
Outro ponto crítico está na aparência de limpeza. Superfícies podem parecer higienizadas e, ainda assim, conter resíduos não visíveis. Esses resíduos funcionam como proteção para os microrganismos, reduzem a eficácia dos desinfetantes e permitem sua permanência por períodos relevantes do ponto de vista clínico.
Quando ocorrem falhas na limpeza, o impacto vai além da execução da tarefa. A circulação de microrganismos no ambiente permanece ativa, aumentando o risco para os pacientes. Sem processos bem definidos, o ambiente deixa de atuar como barreira e passa a integrar o ciclo de transmissão de infecções, o que pode afetar segurança do paciente.
Opinião do especialista
“Superfícies e equipamentos próximos ao leito participam da ecologia microbiana hospitalar e podem contribuir para a persistência e a disseminação de patógenos, especialmente em contextos de maior vulnerabilidade clínica.
Quando a higiene ambiental é compreendida apenas como atividade operacional, perde-se a dimensão de que ela integra o próprio processo de cuidado. A efetividade da limpeza, sustentada por evidências científicas, padronização, qualificação profissional e monitoramento, interfere diretamente na estabilidade microbiológica do ambiente e no risco assistencial.
Ambientes seguros não resultam apenas de boas práticas clínicas, mas também de processos ambientais rigorosos, continuamente avaliados e institucionalmente valorizados” – Barbara Casarin Henrique Sanches é enfermeira, com mestrado e doutorado em Ciências da Saúde pela USP. Possui especialização em Estomaterapia e MBA em Gestão em Saúde. Ao longo de sua trajetória, acumulou experiência na atuação com a Comissão de Controle de Infecção Hospitalar (CCIH) e na formação e capacitação de profissionais da área da saúde..
+SAIBA MAIS: Como evitar os riscos da contaminação cruzada?
Resistência microbiana e seus efeitos sobre a higienização hospitalar e segurança do paciente
A presença crescente de microrganismos resistentes tem alterado de forma relevante o cenário da saúde. Esse movimento não afeta apenas o tratamento clínico, mas também torna o controle ambiental mais desafiador dentro dos hospitais, exigindo maior consistência nos processos de limpeza e desinfecção.
Alguns patógenos ilustram bem esse contexto, como Acinetobacter baumannii, Klebsiella pneumoniae resistente a carbapenêmicos e o Staphylococcus aureus resistente à meticilina (MRSA). Esses microrganismos apresentam maior capacidade de adaptação a condições adversas e, em determinadas situações, menor resposta a princípios ativos utilizados na desinfecção. Com isso, falhas que antes teriam impacto limitado passam a representar riscos mais relevantes.
Diante desse cenário, a higienização ganha um peso ainda maior no controle da disseminação. O cuidado com a escolha do desinfetante, o controle preciso da diluição, o respeito ao tempo de contato e a padronização das técnicas deixam de ser apenas boas práticas e passam a exigir atenção constante.
Outro ponto importante envolve o alinhamento com a Comissão de Controle de Infecção Hospitalar (CCIH). Os protocolos de limpeza precisam acompanhar o perfil epidemiológico da instituição. Quando essa conexão não acontece, o ambiente pode favorecer a permanência e a circulação silenciosa de microrganismos de difícil controle.
Com o avanço da resistência microbiana, o nível de exigência sobre a higienização hospitalar se eleva. O controle ambiental passa a ter um papel mais relevante dentro das estratégias voltadas à segurança do paciente.
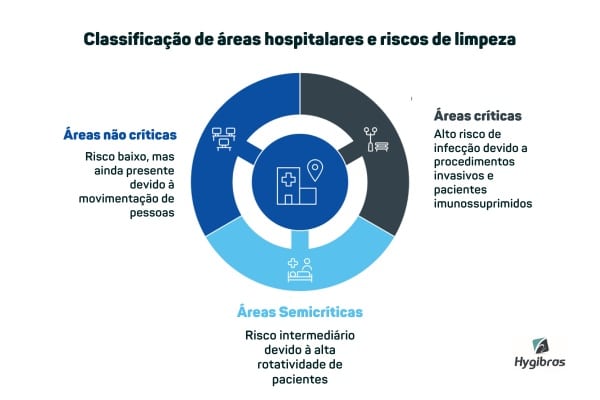
Classificação de áreas hospitalares: como o nível de risco orienta a limpeza?
Dentro de um hospital, a forma como a limpeza é planejada não é uniforme. Cada ambiente exige um nível de atenção diferente, definido a partir da classificação em áreas críticas, semicríticas e não críticas. Essa divisão considera o grau de exposição do paciente e o potencial de contaminação cruzada.
Ignorar essa diferenciação compromete o controle de risco. Quando todas as áreas recebem o mesmo tratamento, recursos podem ser direcionados de forma inadequada, enquanto ambientes mais sensíveis ficam expostos a falhas que impactam a segurança do paciente.
Áreas críticas
São os ambientes com maior potencial de transmissão de infecções. Centros cirúrgicos, Unidades de Terapia Intensiva (UTI) e áreas de isolamento estão nesse grupo. Nesses locais, fatores como procedimentos invasivos, presença de pacientes imunossuprimidos e uso intensivo de dispositivos médico-hospitalares elevam significativamente o risco.
Falhas na limpeza nessas áreas têm consequências diretas, podendo contribuir para infecções associadas a cateter venoso central, ventilação mecânica ou intervenções cirúrgicas. Os impactos vão além do aspecto clínico. Dados da ANVISA indicam que as infecções relacionadas à assistência podem aumentar em mais de 50% o custo diário de internação. Já a Associação Médica Brasileira aponta mais de 45 mil mortes anuais no país, podendo chegar a 100 mil, segundo projeções da Organização Mundial da Saúde (OMS).
Áreas semicríticas
Reúnem setores com contato direto com pacientes, mas sem a realização contínua de procedimentos invasivos. Enfermarias, ambulatórios e unidades de internação clínica são exemplos. O risco é intermediário, mas segue relevante devido à rotatividade de pacientes e à circulação frequente de profissionais.
Nesses ambientes, a qualidade da limpeza também influencia o controle de infecções. Uma limpeza terminal mal executada após a alta de um paciente colonizado pode transformar o leito em fonte de microrganismos, aumentando o risco de transmissão para o próximo ocupante.
Áreas não críticas
Incluem espaços com menor exposição assistencial direta, como setores administrativos, corredores e áreas de circulação. Embora o risco microbiológico seja mais baixo, ele não é inexistente. A movimentação de pessoas, equipamentos e materiais entre diferentes áreas pode facilitar a disseminação indireta de microrganismos.
Essa classificação orienta como a limpeza deve ser conduzida em cada ambiente, considerando frequência, técnica e escolha dos produtos. Quando um único padrão é aplicado a todo o hospital, diferenças importantes deixam de ser consideradas, comprometendo o equilíbrio do processo e a eficácia do controle ambiental.
A adoção de rotinas específicas para cada tipo de área segue as diretrizes sanitárias brasileiras. A RDC nº 50/2002 reforça que o planejamento dos espaços em serviços de saúde deve incorporar critérios de segurança sanitária e prevenção de infecções, mostrando que a organização do ambiente está diretamente ligada ao controle de riscos e segurança do paciente.
+SAIBA MAIS: O que é Infecção Hospitalar e como evitar?
Como os microrganismos sobrevivem nas superfícies hospitalares e afetam a segurança do paciente?
Quando se fala em controle de infecções, é comum pensar primeiro em protocolos clínicos. Mas existe um fator menos visível que sustenta boa parte desse risco: a permanência de microrganismos nas superfícies.
Dentro do hospital, alguns pontos concentram muito mais contato do que outros. Grades de leito, bombas de infusão, monitores, mesas auxiliares, maçanetas e interruptores fazem parte dessa rotina intensa de manipulação. São tocados diversas vezes ao longo do dia, por diferentes profissionais, o que cria um fluxo constante de transferência de microrganismos.
O que mantém esse ciclo ativo não é apenas a frequência de contato. Está ligado também à capacidade dos próprios microrganismos de resistirem ao ambiente.
O Staphylococcus aureus resistente à meticilina (MRSA), por exemplo, possui estrutura celular que favorece sua fixação em superfícies e dificulta sua remoção. Já o Enterococcus resistente à vancomicina (VRE) consegue se manter viável mesmo sob condições adversas, como variações de umidade e pH, permanecendo ativo por longos períodos.
No caso do Clostridioides difficile, o desafio é ainda maior. Seus esporos apresentam alta resistência e podem sobreviver por meses ou até anos, sem serem eliminados por desinfetantes à base de álcool. Isso reduz significativamente a efetividade de abordagens mais convencionais.
Esse cenário mostra que não existe uma solução única. A definição do desinfetante precisa considerar quais microrganismos estão mais presentes em cada área, já que a resposta aos princípios ativos varia bastante.
Outro ponto que costuma passar despercebido é a condição da superfície antes da desinfecção. Resíduos como sangue, secreções e exsudatos interferem diretamente no processo.
Essas substâncias reagem com o desinfetante antes que ele atinja o microrganismo. Esse efeito, chamado de inativação competitiva, reduz a quantidade ativa disponível e compromete o resultado final, mesmo quando a diluição está correta.
Por isso, a remoção prévia da sujidade não é um detalhe técnico. Sem essa etapa, a desinfecção perde previsibilidade.
Além disso, há um fator que eleva ainda mais a complexidade: os biofilmes. Neles, os microrganismos se organizam em camadas aderidas às superfícies, protegidos por uma matriz que dificulta tanto a ação química quanto a remoção mecânica.
Uma vez estabelecido, o biofilme torna a descontaminação mais difícil e permite que a superfície permaneça contaminada por períodos prolongados.
Quando todos esses elementos se combinam, resistência microbiana, matéria orgânica, biofilmes e pacientes mais vulneráveis, o ambiente deixa de ser apenas um cenário e passa a sustentar o risco para a segurança do paciente de forma contínua.
É nesse ponto que a higienização precisa ser tratada com outro nível de critério. Caso contrário, superfícies que deveriam contribuir para o controle acabam mantendo ativa a cadeia de transmissão.
+SAIBA MAIS: O que é o clostridium difficile?
Por que a limpeza hospitalar interfere nas taxas de infecção?
Reduzir infecções dentro de um hospital não depende apenas de protocolos clínicos bem definidos. Existe uma variável silenciosa nesse cenário: a qualidade da higienização do ambiente.
Superfícies contaminadas funcionam como pontos de apoio para a circulação de microrganismos. Se não houver controle efetivo, esses agentes permanecem ativos e continuam sendo transferidos ao longo da rotina assistencial. É nesse ciclo que a limpeza passa a influenciar diretamente os indicadores de infecção.
Para interromper esse processo, a higienização precisa cumprir duas funções distintas. Primeiro, retirar aquilo que impede o controle, a matéria orgânica. Depois, reduzir a presença de microrganismos a níveis seguros.
Sem a remoção de resíduos como sangue e secreções, o desinfetante perde eficiência antes mesmo de agir. Ou seja, não é uma questão de reforçar a desinfecção, mas de garantir que ela tenha condições de funcionar.
Por outro lado, aplicar desinfetante sem controle de diluição ou sem respeitar o tempo necessário compromete o resultado, mesmo quando a etapa anterior foi bem executada. O problema, portanto, não está isolado em uma falha específica, mas na falta de alinhamento entre as etapas.
O impacto aparece quando esse processo não se sustenta ao longo do tempo. Pequenas variações na execução se acumulam e criam um ambiente favorável à permanência de microrganismos.
Por isso, o fator decisivo não é apenas saber o que fazer, mas conseguir repetir o padrão com consistência. Isso envolve organização interna, definição de rotinas, preparo da equipe e mecanismos que permitam acompanhar se o resultado esperado está sendo entregue.
Quando esse controle existe, o ambiente deixa de sustentar a cadeia de transmissão. Quando não existe, a higienização perde efeito e o risco permanece ativo, refletindo diretamente nas taxas de infecção e na segurança do paciente.
+SAIBA MAIS: Limpeza Terminal e Concorrente: O que é, Diferença e Aplicação.
Como definir a frequência de limpeza em ambientes hospitalares?
Determinar com que frequência cada área deve ser limpa não é uma escolha padronizada dentro do hospital. Tratar todos os ambientes da mesma forma ignora diferenças importantes de risco e pode comprometer o controle ambiental.
Cada espaço possui características próprias. O nível de exposição, o tipo de paciente atendido e a intensidade de uso influenciam diretamente a necessidade de higienização. Por isso, a definição da frequência precisa partir da leitura dessas variáveis, e não de um cronograma fixo aplicado de forma geral.
Alguns fatores ajudam a orientar essa decisão. A classificação das áreas é um deles, mas não atua sozinha. A frequência de contato com superfícies, a presença de pacientes mais suscetíveis e o perfil epidemiológico da instituição também entram nessa análise.
Quando esses elementos são avaliados de forma integrada, a frequência de limpeza deixa de ser apenas um item de rotina e passa a fazer parte do controle de risco. Isso permite direcionar esforços onde realmente há maior necessidade, contribuindo para a segurança do paciente e para a eficiência das práticas de higienização.
| Classificação da Área | Exemplos | Nível de Risco | Frequência Recomendada | Observações Técnicas |
|---|---|---|---|---|
| Áreas Críticas | UTI, centro cirúrgico, isolamento | Alto | Contínua ao longo do turno + limpeza terminal rigorosa | Exige controle rigoroso de técnica, tempo de contato e escolha de desinfetantes |
| Áreas Semicríticas | Enfermarias, ambulatórios, internação | Médio | Limpeza concorrente diária + terminal após alta | Frequência deve acompanhar rotatividade e intensidade de uso das superfícies |
| Áreas Não Críticas | Corredores, recepção, áreas administrativas | Baixo | Rotinas regulares programadas | Importante para evitar disseminação indireta por circulação de pessoas e materiais |
Tabela – Como definir a frequência de limpeza em ambientes hospitalares
O que interfere no resultado da limpeza hospitalar?
Definir o processo é apenas uma parte do caminho. O ponto mais sensível está em manter a execução estável ao longo da rotina. É justamente aí que a higienização começa a perder desempenho.
Em ambientes hospitalares, a variabilidade não aparece de forma evidente. Pequenos desvios se acumulam ao longo do tempo e afetam o resultado final sem chamar atenção imediata. Esse é um dos principais desafios do controle ambiental.
Grande parte dessas variações surge na execução. A rotina é dinâmica, o volume de trabalho muda ao longo do turno e diferentes profissionais podem interpretar as orientações de formas distintas. Com isso, o processo deixa de ser uniforme e passa a apresentar oscilações que comprometem a previsibilidade do resultado.
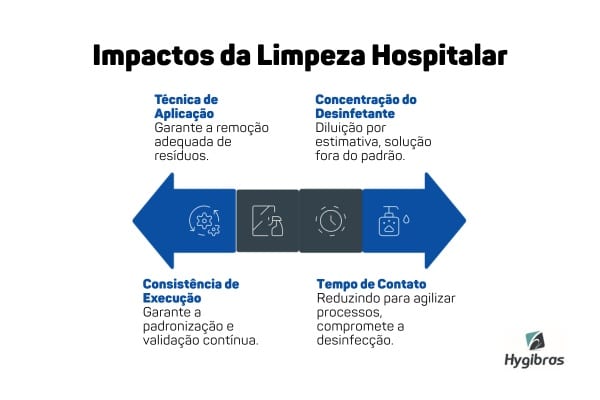
Forma de aplicação
A maneira como a limpeza é realizada costuma ser um dos primeiros pontos de desvio. A fricção precisa seguir um padrão, geralmente partindo das áreas menos contaminadas para as mais críticas. Quando esse sentido não é respeitado, há risco de espalhar sujidades em vez de removê-las.
Outro aspecto importante é a cobertura da superfície. Áreas parcialmente higienizadas ou o uso prolongado do mesmo pano ou mop favorecem a redistribuição de contaminantes.
Tempo de ação
Mesmo quando o produto é aplicado corretamente, o resultado depende do tempo que ele permanece na superfície. Esse intervalo é definido em testes e garante a ação sobre os microrganismos.
Na rotina, esse tempo pode ser reduzido para agilizar atividades, como a liberação de leitos. Esse ajuste, incorporado de forma informal, interfere diretamente na eficácia da desinfecção.
Concentração do desinfetante
A preparação da solução também exige atenção. Cada desinfetante possui uma faixa de diluição específica, validada para garantir desempenho adequado.
Quando a concentração fica abaixo do recomendado, a ação antimicrobiana se torna incerta. Acima disso, surgem riscos como danos às superfícies, exposição ocupacional e desperdício.
Um dos erros mais comuns está na diluição feita sem medição precisa. Estimativas visuais ou falta de controle volumétrico geram soluções fora do padrão.
Além disso, a estabilidade do produto ao longo do turno influencia o resultado. Soluções à base de cloro, por exemplo, perdem eficácia quando expostas à luz ou ao calor, o que exige preparo próximo ao uso.
Consistência da execução
No fim, todos esses fatores convergem para um ponto central: a capacidade de manter o processo estável.
A rotina hospitalar é dinâmica, e a execução depende de diferentes profissionais ao longo do turno. Sem padronização clara, treinamento contínuo e mecanismos de verificação, o processo passa a oscilar.
Esse tipo de variação não costuma ser percebido imediatamente, mas compromete o resultado ao longo do tempo. Mesmo com protocolos corretos, a ausência de controle transforma a higienização em um processo inconsistente.
+SAIBA MAIS: Superbactéria, quais os riscos e como combatê-las?
Falhas recorrentes na limpeza hospitalar que passam despercebidas e comprometem a segurança do paciente
Dentro da rotina hospitalar, os problemas ligados à higienização raramente começam pela falta de orientação técnica. O que compromete o resultado costuma aparecer no momento da execução, quando o processo precisa acompanhar o ritmo da assistência.
Esse descompasso não surge de forma abrupta. Ele se constrói aos poucos, a partir de pequenos ajustes feitos para atender à dinâmica do dia. Quando esses ajustes se repetem, deixam de ser exceção e passam a fazer parte do fluxo normal. Com isso, a percepção de falha diminui, enquanto o impacto sobre o ambiente se acumula.
Falta de registro e visibilidade do processo
Um dos pontos mais críticos está na ausência de controle estruturado sobre o que foi executado. Sem registros consistentes, a higienização deixa de ser rastreável.
Quando não há clareza sobre horários, áreas atendidas, produtos utilizados e responsáveis pela execução, a instituição perde a capacidade de analisar o processo com precisão. Isso limita a identificação de padrões, dificulta investigações e reduz a efetividade de auditorias.
Sem esse nível de visibilidade, o controle passa a depender de percepção, o que fragiliza a tomada de decisão e afasta o processo de uma gestão baseada em dados.
Uso inadequado de desinfetantes
Outro ponto que interfere diretamente no resultado está na escolha do produto. A ideia de que um único desinfetante atende a todas as situações ainda aparece em muitos cenários, o que gera incompatibilidades importantes.
O Clostridioides difficile é um exemplo claro. Seus esporos não são eliminados por desinfetantes à base de álcool. Quando esse tipo de produto é utilizado em áreas onde o patógeno está presente, a desinfecção não atinge o objetivo esperado.
A definição do desinfetante precisa considerar o perfil microbiológico da área. Sem esse alinhamento, o processo pode estar corretamente executado do ponto de vista operacional, mas ainda assim falhar no resultado.
Limpeza terminal conduzida como rotina comum
A diferença entre limpeza concorrente e limpeza terminal também costuma se perder na prática.
Durante a internação, a limpeza concorrente mantém o ambiente sob controle, com foco na redução contínua da carga microbiana. Já a limpeza terminal ocorre após a saída do paciente e exige um nível de intervenção mais amplo.
Esse tipo de limpeza envolve cobertura total das superfícies, incluindo equipamentos e estruturas fixas, além da seleção de produtos compatíveis com o cenário microbiológico.
Quando esse nível de exigência não é aplicado, o ambiente não é completamente descontaminado. O espaço permanece com resíduos microbiológicos e passa a representar risco para o próximo paciente.
Superfícies de alto toque fora da rotina real
Outro desvio aparece na forma como as áreas são priorizadas. Elementos mais visíveis, como pisos e bancadas, costumam receber maior atenção, enquanto superfícies de contato frequente nem sempre entram no mesmo nível de rigor.
Grades de leito, bombas de infusão, painéis e maçanetas fazem parte da rotina de contato constante. São manipulados por diferentes profissionais ao longo do turno e, por isso, concentram maior potencial de contaminação cruzada.
Quando esses pontos não são incorporados de forma consistente na rotina de limpeza, deixam de ser controlados e passam a sustentar a presença de microrganismos no ambiente.
Como saber se a limpeza hospitalar realmente está funcionando
Definir protocolos é um passo importante, mas não responde à principal pergunta: o processo está entregando o resultado esperado? Sem validação, a higienização se sustenta apenas na execução, sem garantia de eficácia.
O monitoramento surge justamente para preencher essa lacuna. Ele permite sair da percepção e entender, com base em evidências, se a remoção de sujidades e a redução de microrganismos estão acontecendo de forma consistente ao longo do tempo.
O primeiro nível de avaliação costuma ser a inspeção visual. Ela ajuda a identificar organização, presença de resíduos aparentes e cumprimento básico das rotinas. Ainda assim, esse tipo de análise tem um limite claro: depende do que é visível. Superfícies podem apresentar aparência adequada e, mesmo assim, manter resíduos orgânicos ou carga microbiológica relevante.
Para reduzir essa incerteza, entram métodos mais sensíveis. Um dos mais utilizados é a medição de adenosina trifosfato (ATP), presente em células vivas e em materiais biológicos. Quando detectado após a limpeza, indica que ainda há matéria orgânica na superfície.
Os resultados são apresentados em valores numéricos, que precisam ser interpretados de acordo com parâmetros definidos pela própria instituição. Um valor elevado não aponta, necessariamente, a presença de microrganismos viáveis, mas sinaliza que a remoção de sujidades não foi suficiente.
Outro recurso utilizado é o marcador fluorescente. Nesse caso, pontos específicos são sinalizados antes da limpeza e avaliados posteriormente. A remoção ou permanência do marcador mostra se a superfície foi efetivamente higienizada.
Esse método tem uma aplicação prática importante. Ele evidencia falhas de cobertura e ajuda a tornar a execução mais clara para a equipe, sendo bastante utilizado em treinamentos e auditorias.
Em situações mais específicas, como suspeitas de contaminação persistente ou investigação de surtos, a análise microbiológica por cultura pode ser necessária. Esse tipo de avaliação permite identificar quais microrganismos estão presentes no ambiente e direcionar ações de forma mais precisa, normalmente em conjunto com a Comissão de Controle de Infecção Hospitalar (CCIH) e a gestão da qualidade.
Quando essas ferramentas são combinadas, o controle da higienização ganha outro nível de consistência. A leitura deixa de ser isolada e passa a considerar tanto os dados ambientais quanto indicadores assistenciais, como taxas de IRAS e perfis de resistência microbiana.
Esse cruzamento de informações permite identificar desvios, antecipar riscos e ajustar protocolos com base em evidências. Sem esse tipo de acompanhamento, a higienização permanece dependente de interpretação. Com ele, passa a ser tratada como um processo mensurável, com impacto direto na segurança do paciente.

Com o treinamento Hygibras você garante uma equipe capacitada para uma limpeza ainda mais profissional.
Como a gestão da higienização hospitalar impacta o controle de risco?
Manter a higienização hospitalar consistente não depende só da execução em si. O resultado está ligado à forma como o controle de risco é estruturado dentro da instituição.
A limpeza não acontece de forma independente. Ela exige conexão entre diferentes áreas, como CCIH, enfermagem, hotelaria hospitalar e equipe de limpeza. Cada uma participa de uma etapa, e é essa interação que sustenta o controle ambiental.
Quando esse alinhamento existe, a higienização acompanha melhor as mudanças do cenário epidemiológico. Quando não existe, o processo tende a seguir um padrão rígido, sem se ajustar aos riscos presentes no ambiente.
Essa falta de integração interfere diretamente em decisões importantes. A frequência da limpeza pode ser definida sem considerar dados epidemiológicos, a escolha dos desinfetantes pode não refletir o perfil de resistência local e superfícies de alto toque podem não receber a devida atenção.
Com isso, o monitoramento deixa de orientar melhorias e passa a funcionar apenas como rotina, sem impacto real sobre o processo.
Outro ponto que interfere nesse cenário é o dimensionamento da equipe. Quando a demanda cresce e o número de profissionais não acompanha, a execução começa a perder qualidade. O tempo de contato é reduzido, a técnica se torna irregular e o resultado passa a depender mais do esforço individual do que de um processo bem definido.
Esse tipo de situação aumenta a exposição ao risco, já que o controle deixa de ser estável.
Para reverter esse quadro, a higienização precisa fazer parte da governança da instituição. Isso envolve integrar a limpeza aos planos do Núcleo de Segurança do Paciente, acompanhar indicadores ambientais junto às taxas de infecção e estabelecer responsabilidades claras entre as áreas.
Quando a limpeza deixa de ser tratada apenas como suporte e passa a ser incorporada à assistência, o processo ganha outro nível de controle. Recursos são melhor direcionados, protocolos passam a ser acompanhados com mais rigor e o ambiente se torna mais seguro.
No fim, é a forma como a governança está estruturada que define se a limpeza será apenas uma rotina ou uma barreira efetiva na segurança do paciente.
+SAIBA MAIS: Qual o desinfetante ideal para eliminar bactérias hospitalares?
A importância dos produtos na limpeza hospitalar para a segurança do paciente
A eficácia da limpeza hospitalar não depende apenas da técnica, mas também da escolha correta dos produtos utilizados em cada etapa do processo. Em ambientes assistenciais, onde a carga microbiológica é elevada e a presença de matéria orgânica é frequente, o uso de soluções inadequadas pode comprometer diretamente o resultado da higienização.
Oxikil Pronto Uso
Uma solução prática e eficiente para a desinfecção de superfícies, especialmente em rotinas que exigem agilidade sem perda de desempenho.
Sua formulação permite atuação direta, sem necessidade de diluição, reduzindo falhas operacionais e garantindo maior padronização no processo. É indicado para superfícies de alto toque, contribuindo para a redução da carga microbiana em pontos críticos do ambiente hospitalar.
Optigerm Oxikill Pronto Uso
+SAIBA MAIS: Desinfetante Hospitalar Optigerm Oxikill Pronto Uso
Optizyme
Atua na etapa de limpeza, sendo um detergente enzimático desenvolvido para a remoção de matéria orgânica, como sangue, secreções e resíduos biológicos.
Sua ação facilita a quebra dessas sujidades, permitindo uma limpeza mais eficiente e preparando a superfície para a desinfecção. Esse tipo de produto é essencial para garantir que o desinfetante atue de forma plena, sem interferências que possam comprometer sua eficácia.
Optizyme Pré Limpeza
+SAIBA MAIS: Optizyme Detergente Enzimático
FAQ: Perguntas frequentes sobre segurança do paciente e limpeza hospitalar
1. Qual a relação entre limpeza hospitalar e segurança do paciente?
A higienização faz parte do conjunto de medidas que evitam eventos adversos dentro das instituições de saúde. Quando não há padronização nos processos, o ambiente pode passar a abrigar microrganismos. Já a remoção adequada de sujidades, seguida de desinfecção correta, reduz a chance de contaminação cruzada e influencia diretamente a ocorrência de infecções relacionadas à assistência à saúde.
2. Qual a diferença entre limpeza e desinfecção hospitalar?
A limpeza tem como objetivo retirar a matéria orgânica das superfícies, utilizando ação mecânica e detergentes. A desinfecção acontece depois, atuando sobre os microrganismos que permanecem, por meio de agentes químicos. Uma etapa depende da outra: sem uma limpeza bem feita, a desinfecção perde previsibilidade no resultado.
3. Limpeza hospitalar reduz infecção hospitalar (IRAS)?
Sim. Quando o ambiente é higienizado de forma adequada, há redução da carga microbiana nas superfícies, o que diminui a chance de transmissão entre pacientes e profissionais. Embora não seja a única medida, quando combinada com práticas como higiene das mãos e vigilância epidemiológica, contribui de forma consistente para reduzir as Infecções Relacionadas à Assistência à Saúde (IRAS).
4. O que são superfícies de alto toque no hospital?
Superfícies de alto toque são aquelas manipuladas repetidamente ao longo do dia, como grades de leito, monitores, bombas de infusão e maçanetas. Por circularem entre diferentes pessoas, acumulam maior risco de contaminação cruzada. Quando não recebem a devida atenção, passam a manter microrganismos ativos no ambiente.
5. Como saber se a limpeza hospitalar foi bem feita?
A validação não depende apenas da aparência da superfície. A inspeção visual é o primeiro passo, mas precisa ser complementada por métodos objetivos. A medição por ATP identifica resíduos orgânicos invisíveis e fornece resultado imediato. Já os marcadores fluorescentes ajudam a verificar se a limpeza alcançou os pontos corretos. Em situações específicas, a análise microbiológica por cultura permite identificar quais microrganismos estão presentes.
6. Quais normas regulam a limpeza hospitalar no Brasil?
No Brasil, a RDC nº 36/2013 da ANVISA estabelece diretrizes para a segurança do paciente e torna obrigatória a criação do Núcleo de Segurança do Paciente. Além disso, a Portaria MS/GM nº 529/2013 institui o Programa Nacional de Segurança do Paciente. Essas normas reforçam que a prevenção de danos inclui também as condições do ambiente, posicionando a limpeza como parte estruturante da segurança assistencial.
Hygibras: sua aliada na segurança do paciente
Ao longo deste artigo, ficou claro que a segurança do paciente começa na forma como a higienização hospitalar é conduzida no dia a dia. Mais do que cumprir rotinas, esse processo influencia o risco de infecções, o tempo de internação e os custos assistenciais.
Também foi possível observar que o risco nem sempre é visível. Superfícies com aparência limpa podem manter carga microbiana quando há falhas na execução, escolha inadequada de produtos ou ausência de validação do processo.
O próximo passo é revisar a rotina com mais atenção. A limpeza está baseada apenas na aparência? As etapas são seguidas com consistência? Existe um padrão claro de execução? Essas perguntas ajudam a identificar falhas que passam despercebidas.
Reduzir riscos exige mais do que cumprir tarefas. É necessário entender como os microrganismos se mantêm e se disseminam no ambiente. Sem esse cuidado, mesmo processos estruturados tendem a perder eficácia ao longo do tempo.
Quando essa visão passa a fazer parte da rotina, a higienização ganha outro peso dentro da instituição, contribuindo para um ambiente mais controlado e para a segurança do paciente.
Soluções profissionais de higiene em um só lugar.
Ou, se preferir, acesse nossos materiais gratuitos e aprimore sua gestão de higiene profissional com base técnica:
✅Conheça a Cronograma de Limpeza da Hygibras
✅Calculadora de Diluição de Produtos de Limpeza
✅Saiba tudo sobre a Limpeza por Cores
Esclarecer dúvidas, orientar e oferecer sempre o melhor em técnicas e produtos de limpeza profissional é a nossa missão na Hygibras. Conte sempre com a gente para fazer escolhas que atendam às necessidades de sua empresa.
Se você gostou de entender um pouco mais sobre segurança do paciente, compartilhe com mais pessoas, nos acompanhe nas redes sociais, nos siga nas plataformas de áudio e acompanhe nosso site para não perder dicas de limpeza profissional e conhecer nossas soluções de limpeza profissional.
Até o próximo!